
فهرست محتوا
مقدمه
پیشگیری از زخم بستر در سالمندان
سالمندانی که به دلیل بیماری یا ناتوانی مدت زیادی در رختخواب میمانند، بیشتر در معرض آسیبهای پوستی قرار دارند. فشار مداوم بر نواحی استخوانی بدن مانند پاشنه پا، باسن و دنبالچه، موجب کاهش جریان خون میشود و به مرور منجر به ایجاد زخم بستر میگردد. عواملی مانند رطوبت، کشش پوست و سایش پوست با ملحفه، میتوانند این آسیب را تشدید کنند. حضور یک مراقب سالمند در منزل و انجام کارهایی مثل بررسی روزانه پوست، جابهجا کردن بیمار و رعایت بهداشت، تأثیر فراوانی در جلوگیری از زخم بستر دارد.
در این مقاله، پاسخ کامل به سوالات و نکات کاربردی برای پیشگیری از زخم بستر در سالمندان و مراقبت صحیح از بیمار بستری ارائه شده است تا با آگاهی و آرامش از عزیزتان مراقبت کنید.
چطور علائم اولیه زخم بستر را شناسایی کنیم؟
زخمهای بستر معمولاً ناگهانی ایجاد نمیشوند بلکه اغلب با نشانههایی مانند لکههایی قرمز، آبی یا بنفش همراه هستند که با لمس کردن، تغییر رنگ نمیدهند. از دیگر علائم زخم بستر می توان به موارد زیر اشاره کرد:
- تغییر در بافت و رنگ پوست
- تورم و درد در ناحیه تحت فشار
- تفاوت دمای ناحیه آسیبدیده با نواحی اطراف (گرم یا سرد بودن غیرطبیعی)
- خروج ترشحات چرکی و بوی بد
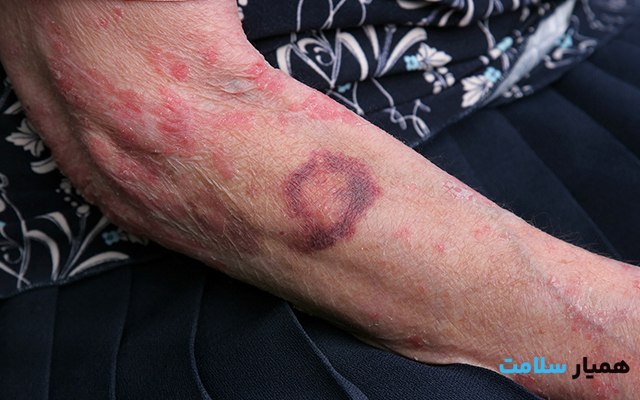
با نادیده گرفتن این علائم، لکهها به تاول و زخمهای باز تبدیل میشوند و در موارد خطرناک، عفونت گسترش مییابد و ممکن است به لایههای عمیقتر پوست، ماهیچهها، استخوانها و مفاصل برسد. ورود عفونت به خون با علائمی مانند تب، لرز و گیجی همراه است و تهدید جدی برای سلامتی بیمار محسوب میشود. مشاهده لکهای قرمز که حتی نیم ساعت پس از کاهش فشار همچنان قرمز باقی میماند، یک زنگ خطر جدی است در چنین شرایطی، تماس با پزشک و دریافت مشاوره ضروری است.
کدام قسمتهای بدن بیشتر به زخم بستر دچار می شوند؟
نواحی استخوانی بدن که چربی کمی دارند و محافظت از بافتهای داخلی در آنها ضعیف است، بیشتر در معرض زخم های فشاری قرار دارند. این نواحی آسیبپذیر بسته به وضعیت جسمانی و بیماریهای مختلف ممکن است متفاوت باشند:
- سالمندانی که توان جابهجایی ندارند:
- پشت یا کنارههای سرکتفها و شانهها
- پایین کمر، لگن و دنبالچه
- پاشنه پا، مچ پا و پشت زانوها
- کسانی که روی ویلچر مینشینند:
- دنبالچه و باسن
- ستون فقرات و تیغه شانهها
- پشت بازوها و پاهایی که روی صندلی تکیه دارند.
چه زمانی به پزشک مراجعه کنیم؟
اگر علائمی مثل قرمزی یا تغییر رنگ پوست را مشاهده کردید، سریعاً وضعیت بدن فرد را تغییر دهید. این کار باعث میشود فشار از ناحیه مورد نظر برداشته شده و خونرسانی بهتر انجام شود. واکنش سریع در این مرحله، کلید اصلی پیشگیری از زخم بستر در سالمندان است. بعد از تغییر وضعیت، پوست آن قسمت را مدام بررسی کنید. اگر بعد از ۲۴ تا ۴۸ ساعت هیچ بهبودی مشاهده نکردید و علائم همچنان باقی مانده بود، سریعاً با پزشک تماس بگیرید.
مراحل زخم بستر از خفیف تا شدید
برای مشخص کردن شدت زخم بستر، پزشکان از یک سیستم مرحله بندی استفاده میکنند. این مراحل نشان میدهد آسیب پوستی تا چه اندازه پیشرفت کرده است. هرچه عدد مرحله بالاتر باشد، زخم عمیق و جدی تر است.
مراحل زخم بستر
مرحله اول – خفیفترین حالت
در این مرحله پوست هنوز آسیب زیادی ندیده است و فقط ناحیه مورد نظر به قرمزی میزند. وقتی روی قسمت قرمز فشار وارد میکنید و رنگ آن سفید نمیشود، نشانه شروع زخم بستر است.
مرحله دوم – آسیب سطحی
لایههای بیرونی پوست دچار آسیب شده و زخمهای کمعمق و صورتیرنگ نمایان میشوند. این زخمها شبیه تاول هستند که در شرایط وخیم به زخمهای باز تبدیل میشوند.
مرحله سوم – آسیب بافت داخلی
تمام ضخامت پوست از بین رفته و زخم عمق زیادی دارد؛ اما هنوز به عضله یا استخوان نفوذ نکرده است.
مرحله چهارم – وضعیت حاد
عمق زخم به حدی زیاد است که احتمالاً به عضله، تاندون یا حتی استخوان رسیده است و نیاز به مراقبتهای ویژه پزشکی دارد.
چگونه زخم بستر درمان می شود؟
درمان زخم بستر باید فوراً پس از شروع علائم آغاز شود. در همان قدم اول، قرار دادن یک بالش زیر ناحیه آسیب دیده، فشار را کاهش داده و مسیر ترمیم بافت پوست را هموار میکند. این کار در پیشگیری از زخم بستر در سالمندان نقش اساسی دارد.
معمولاً برای قسمتهایی از پوست که در معرض سایش هستند، پودر تالک معمولی کارساز است. البته تحت هیچ شرایطی بدون مشورت پزشک، خوددرمانی نکنید؛ چرا که نظر پزشک برای انتخاب روش درمان مناسب الزامی است.
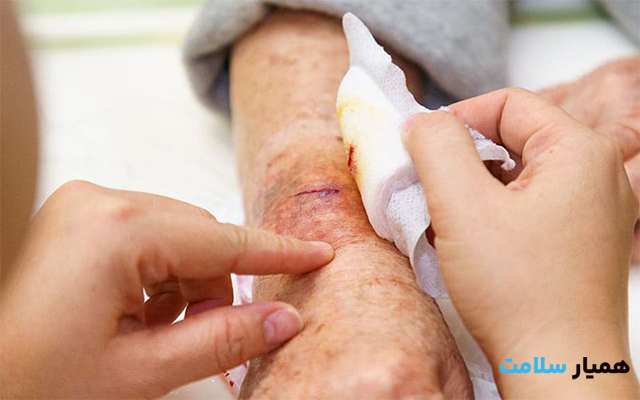
برای زخم بستر پانسمانهای ویژهای نیز وجود دارند که جلوی پیشروی آسیب و ایجاد زخمهای عمیق را میگیرند. باز شدن پوست آسیبدیده، نیازمند شستشوی اصولی برای دفع خطر عفونت است. کادر درمان از سرم فیزیولوژی (آب نمک پزشکی) برای شستن محل آسیب استفاده میکنند تا بافتهای مرده از بین بروند. پوشاندن محل با پانسمانهای درمانی، چرخه التیام پوست را تکمیل میکند. برای بیمارانی که توانایی حرکت ندارند، استفاده از خدمات پانسمان زخم در منزل، شرایط درمان زخم فشاری را در همان محیط خانه فراهم میکند.
تغذیه صحیح در مسیر بهبودی تأثیر مستقیمی دارد. مصرف کافی کالری، پروتئین و مواد مغذی مانند ویتامین C و زینک، برای ترمیم بافتها نیاز است. پزشک در مواقع لزوم، مکملهای تقویتی تجویز میکند.
پیشروی زخم و رسیدن آسیب به بافتهای عمقی، عضله یا استخوان، وضعیت را از کنترل خارج میکند. در این شرایط بحرانی، مراقبت خانگی پاسخگو نیست و بیمار برای دریافت درمانهای تخصصی و مهار عفونت، باید در بیمارستان بستری شود. تیم پزشکی با انجام عمل جراحی و پیوند پوست یا عضله، بافتهای مرده را جدا کرده و ناحیه آسیبدیده را ترمیم میکنند. طی کردن این مراحل دشوار، ضرورت جلوگیری از زخم بستر را در قدمهای اولیه ثابت میکند.
تلفن های تماس با مجموعه همیار سلامت 02632239002 – 09389009002
چگونه از زخم بستر پیشگیری کنیم؟
پیشگیری از زخم بستر در سالمندان به این بستگی دارد که چگونه مراقب سلامت پوست باشیم و از فشار زیاد روی یک نقطه جلوگیری کنیم. بسته به شرایط جسمی فرد، روشهای مختلفی وجود داره که با رعایت دقیق اونها، میتوان از بروز زخم بستر جلوگیری کرد.
روش های کاهش فشار هنگام استراحت
- هر دو ساعت یک بار وضعیت بدن را تغییر دهید تا فشار از روی پوست برداشته شود.
- ملافهها باید صاف و بدون چروک باشند تا از اصطکاک و آسیب جلوگیری شود.
- وقتی به پهلو میخوابید، یک بالش بین پاها قرار دهید تا فشار روی مفاصل کاهش یابد.
- از بالا بردن زیاد تخت بدون مشورت با پزشک خودداری کنید، زیرا میتواند فشار بیشتری به لگن وارد کند.
- سر تخت را بیش از ۳۰ درجه بالا نبرید تا از کشیده شدن پوست جلوگیری شود.
تنظیمات نشستن و استفاده از ویلچر
- نشستن با قامت صاف و بدون قوز روی ویلچر یک الزام اساسی محسوب میشود.
- تغییر وضعیت نشستن هر ۱۵ تا ۳۰ دقیقه به جریان خون کمک میکند.
- برای بیماران عصبیـ عضلانی، استفاده از ویلچرهای قابل تنظیم (tilt-in-space) به کاهش فشار کمک میکند.
- بالشتکهای استاندارد و ارزیابی دقیق صندلی توسط درمانگر، نقش کلیدی در جلوگیری از زخم بستر دارند.
- در صورت توانایی، برای دقایقی بدن را با دست ها از روی ویلچر بلند کنید تا فشار روی نشیمنگاه کاهش یابد.
نکات بهداشتی در جلوگیری از زخم بستر
- پوست را حداقل دو بار در روز بررسی کنید تا تغییرات احتمالی مانند تورم یا خشکی سریعاً شناسایی شود.
- پس از بیاختیاری ادرار یا مدفوع، نواحی آلوده را بلافاصله بشویید. از صابونهای خشن و ضدعفونیکنندههای الکلی استفاده نکنید.
- مراقبت از ناخنها مانع از فرورفتن آنها در پوست و بروز عفونت میشود.
نقش تغذیه و آبرسانی در کاهش زخم فشاری
- نوشیدن آب کافی بدن را هیدراته نگه میدارد و به ترمیم بافتها کمک میکند.
- رژیم غذایی باید حاوی پروتئین کافی باشد تا بافتهای آسیبدیده بهخوبی ترمیم شوند.
فعالیت بدنی و ترک دخانیات
- انجام تمرینات ورزشی منظم به سلامت بافتها کمک میکند.
- استعمال سیگار روند ترمیم پوست و بافتها را مختل میکند و باید از آن اجتناب کرد.
مراقبت از پوست در برابر آسیبهای محیطی
- از لباسهای نخی و بدون درزهای ضخیم استفاده کنید.
- از قرار دادن اشیاء سنگین یا سفت در جیبهای لباس خودداری کنید.
- کفشهای آزاد با فضای کافی برای تورم پاها بپوشید.
- از پوست بیمار در برابر آفتابسوختگی، سرمازدگی و اجسام داغ محافظت کنید.

